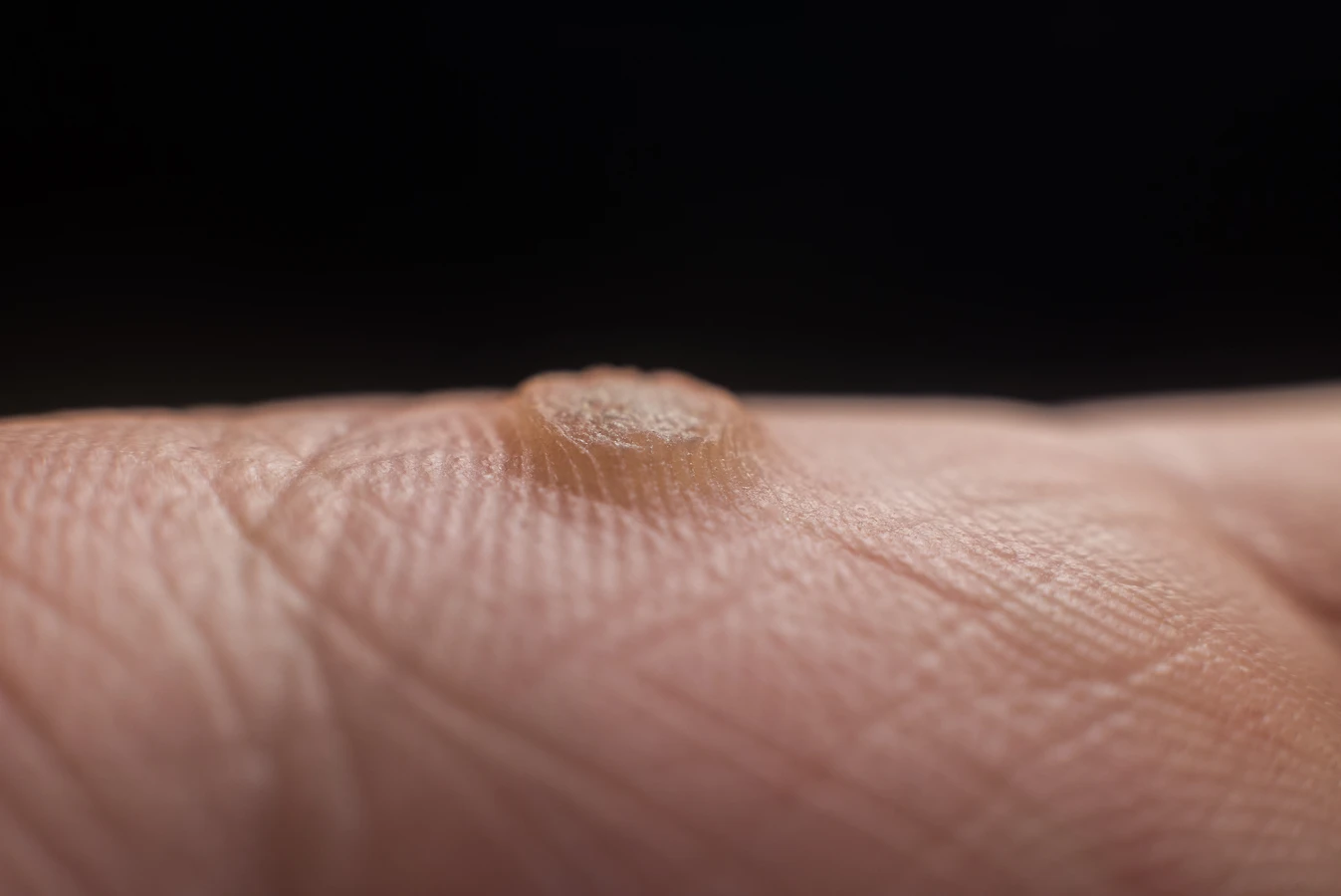
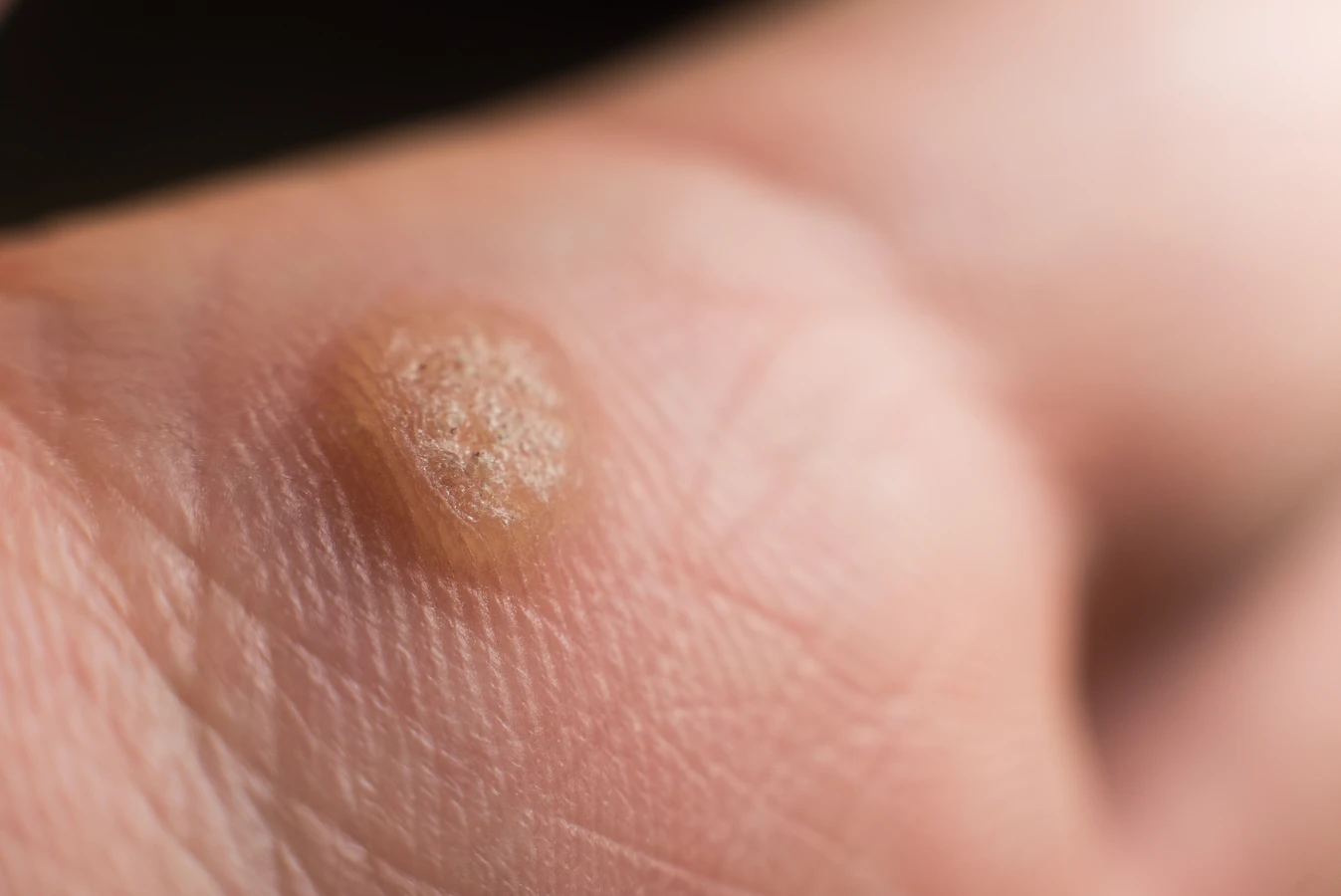
Kurzajki, zwane inaczej brodawkami, to powszechna dolegliwość skórna, która może pojawić się u osób w każdym wieku. Choć zazwyczaj nie stanowią zagrożenia dla zdrowia, ich obecność bywa uciążliwa i estetycznie niepożądana. Zrozumienie genezy powstawania kurzajek jest kluczowe do wdrożenia odpowiednich metod zapobiegania i leczenia. Głównym winowajcą odpowiedzialnym za te nieestetyczne zmiany skórne jest wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a niektóre z nich mają predyspozycje do atakowania komórek naskórka, prowadząc do jego niekontrolowanego rozrostu.
Infekcja wirusem HPV jest zazwyczaj przenoszona przez bezpośredni kontakt ze skórą osoby zarażonej lub poprzez dotykanie zanieczyszczonych powierzchni. Wirus potrzebuje drobnych uszkodzeń naskórka, takich jak zadrapania, skaleczenia czy otarcia, aby móc wniknąć do organizmu. Dlatego też miejsca takie jak baseny, sauny, siłownie czy szatnie są potencjalnymi ogniskami zakażenia, gdzie wilgotne środowisko sprzyja przetrwaniu wirusa. Po wniknięciu do organizmu wirus HPV może pozostawać w stanie uśpienia przez długi czas, zanim objawy w postaci kurzajek staną się widoczne. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, co utrudnia identyfikację źródła zakażenia.
System odpornościowy odgrywa kluczową rolę w walce z wirusem. U osób z silnym układem immunologicznym infekcja może przebiegać bezobjawowo, a wirus jest skutecznie eliminowany. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub w wyniku stresu, wirus ma większe szanse na rozwój i wywołanie widocznych zmian skórnych. Warto pamiętać, że kurzajki są zaraźliwe, co oznacza, że mogą przenosić się z jednej części ciała na inną u tej samej osoby, a także na inne osoby poprzez kontakt bezpośredni lub pośredni.
Główne przyczyny powstawania kurzajek u ludzi
Głównym i niezaprzeczalnym czynnikiem wywołującym kurzajki jest zakażenie wirusem brodawczaka ludzkiego (HPV). Ten wszechobecny wirus atakuje komórki naskórka, powodując ich nadmierne namnażanie się i tworzenie charakterystycznych, często chropowatych zmian. Istnieje ponad sto typów wirusa HPV, a każdy z nich ma swoje preferencje co do lokalizacji i wyglądu wywoływanych brodawek. Niektóre typy HPV mogą prowadzić do rozwoju brodawek zwykłych na dłoniach i stopach, inne zaś do brodawek płaskich na twarzy i rękach, a jeszcze inne mogą być odpowiedzialne za kurzajki przenoszone drogą płciową, które wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Drogi transmisji wirusa HPV są różnorodne. Najczęściej dochodzi do zakażenia poprzez bezpośredni kontakt skóry z osobą zainfekowaną, szczególnie jeśli na skórze obecne są mikrouszkodzenia. Wirus łatwo przenosi się w wilgotnym i ciepłym środowisku, dlatego miejsca takie jak baseny, sauny, przebieralnie czy wspólne prysznice stanowią potencjalne źródło infekcji. Dotykanie poręczy, klamek czy innych powierzchni, na których znajdują się cząsteczki wirusa, również może prowadzić do zakażenia. Warto podkreślić, że kurzajki są wysoce zaraźliwe, a wirus może przetrwać na powierzchniach nawet przez kilka godzin.
Czynniki sprzyjające rozwojowi kurzajek obejmują przede wszystkim obniżoną odporność organizmu. Osoby z osłabionym układem immunologicznym, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne (po przeszczepach narządów) lub doświadczające długotrwałego stresu, są bardziej podatne na infekcję HPV. Również nawracające urazy skóry, takie jak te występujące u osób pracujących fizycznie lub u sportowców, tworzą bramę dla wirusa. Dzieci, ze względu na często jeszcze niewystarczająco rozwinięty układ odpornościowy oraz skłonność do zadrapywania się, są szczególnie narażone na powstawanie kurzajek. Po wniknięciu wirusa do naskórka, może on pozostawać uśpiony przez wiele tygodni, a nawet miesięcy, zanim ujawni się w postaci brodawki.
Kiedy warto udać się do lekarza z problemem kurzajek
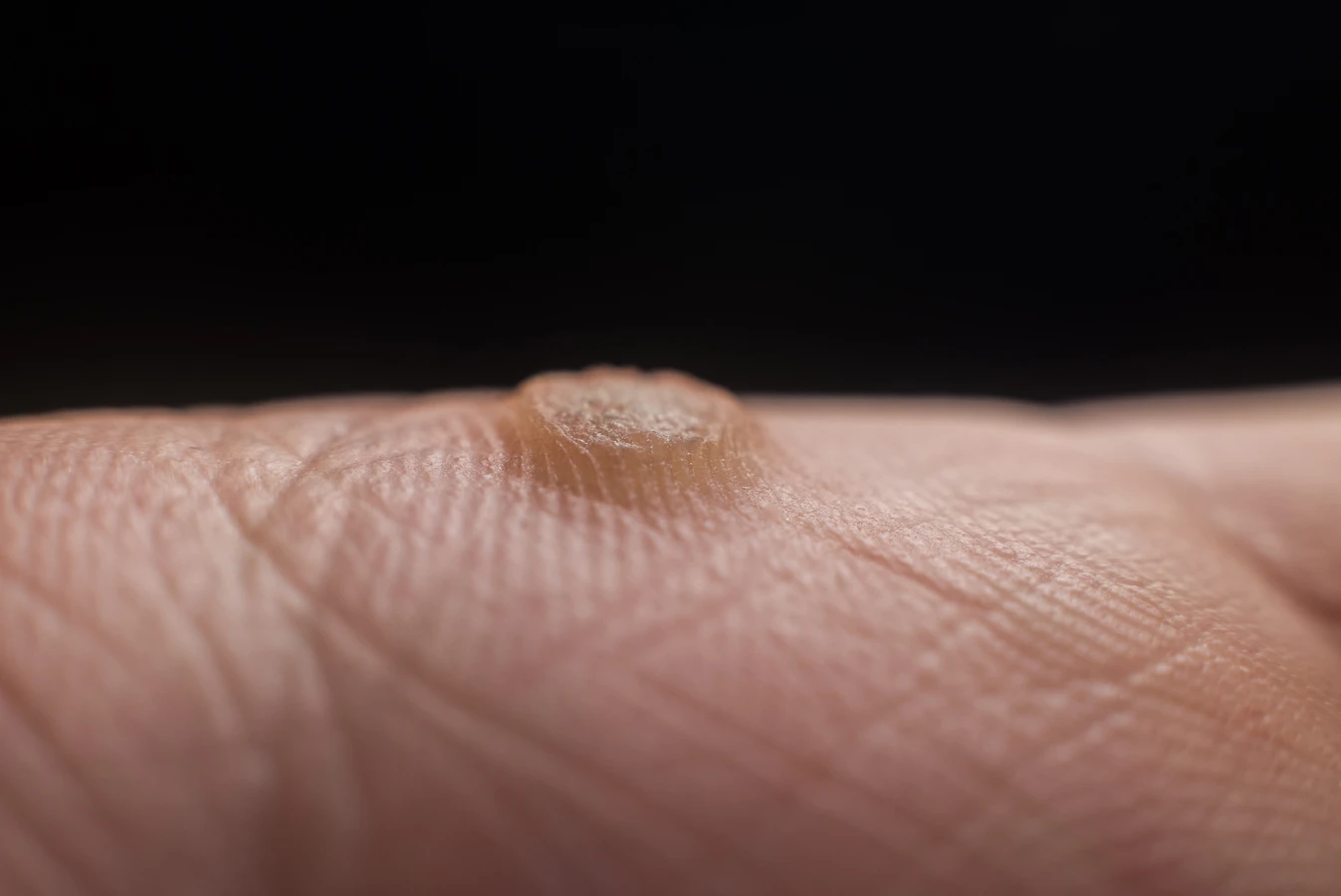
Kolejnym sygnałem alarmowym jest szybkie rozprzestrzenianie się kurzajek po ciele. Jeśli zauważamy, że jedna brodawka przekształca się w wiele nowych, lub że nowe zmiany pojawiają się w dużej liczbie w krótkim czasie, może to świadczyć o znacznym osłabieniu odporności lub o agresywniejszej odmianie wirusa. W takiej sytuacji lekarz będzie mógł ocenić ogólny stan zdrowia pacjenta, zlecić ewentualne badania i wdrożyć odpowiednią terapię mającą na celu wzmocnienie układu odpornościowego oraz skuteczne zwalczanie infekcji. Niepokojące jest również, gdy kurzajka jest bolesna, krwawi, zmienia kolor lub kształt, bądź też uniemożliwia normalne funkcjonowanie, na przykład podczas chodzenia (w przypadku kurzajek na stopach).
Osoby z obniżoną odpornością, takie jak pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, chorujący na cukrzycę lub przyjmujący leki immunosupresyjne, powinny zawsze konsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia kurzajek. U tych pacjentów infekcja HPV może mieć cięższy przebieg, a tradycyjne metody leczenia mogą być nieskuteczne lub nawet niebezpieczne. Lekarz będzie w stanie dobrać najbezpieczniejszą i najskuteczniejszą metodę terapii, uwzględniając indywidualne potrzeby i stan zdrowia pacjenta. Warto pamiętać, że wczesna diagnoza i odpowiednie leczenie to klucz do uniknięcia powikłań i szybkiego powrotu do zdrowia.
Jakie są dostępne metody leczenia kurzajek
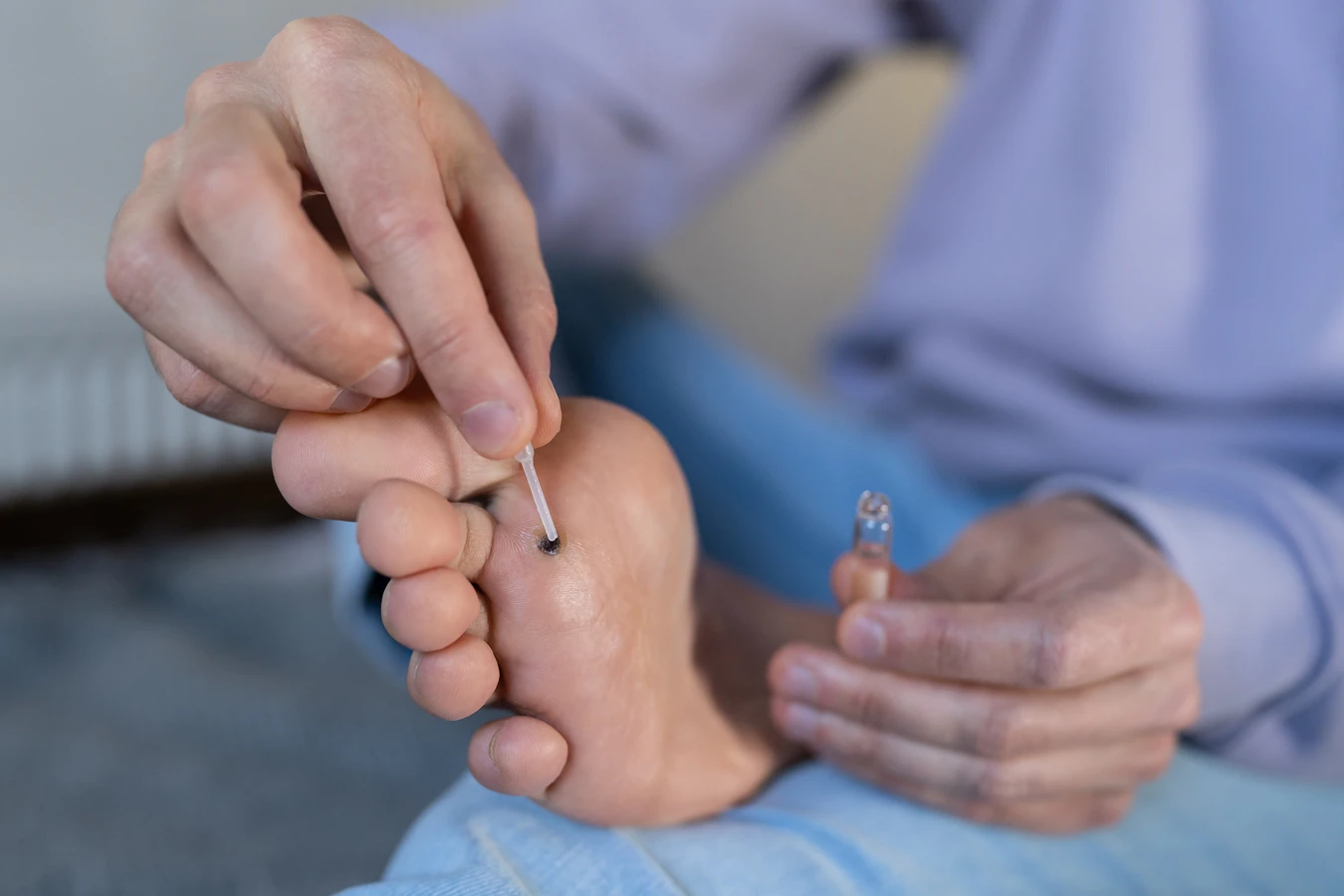
Leczenie kurzajek jest wieloetapowe i zależy od wielkości, lokalizacji oraz liczby zmian, a także od indywidualnej odpowiedzi organizmu pacjenta. Jedną z najczęściej stosowanych metod są preparaty dostępne bez recepty, zawierające substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe rozpuszczanie zrogowaciałej tkanki kurzajki, prowadząc do jej osłabienia i w końcu odpadnięcia. Metoda ta wymaga regularności i cierpliwości, a efekty widoczne są zazwyczaj po kilku tygodniach stosowania. Ważne jest, aby dokładnie stosować się do instrukcji producenta i chronić otaczającą skórę przed podrażnieniem.
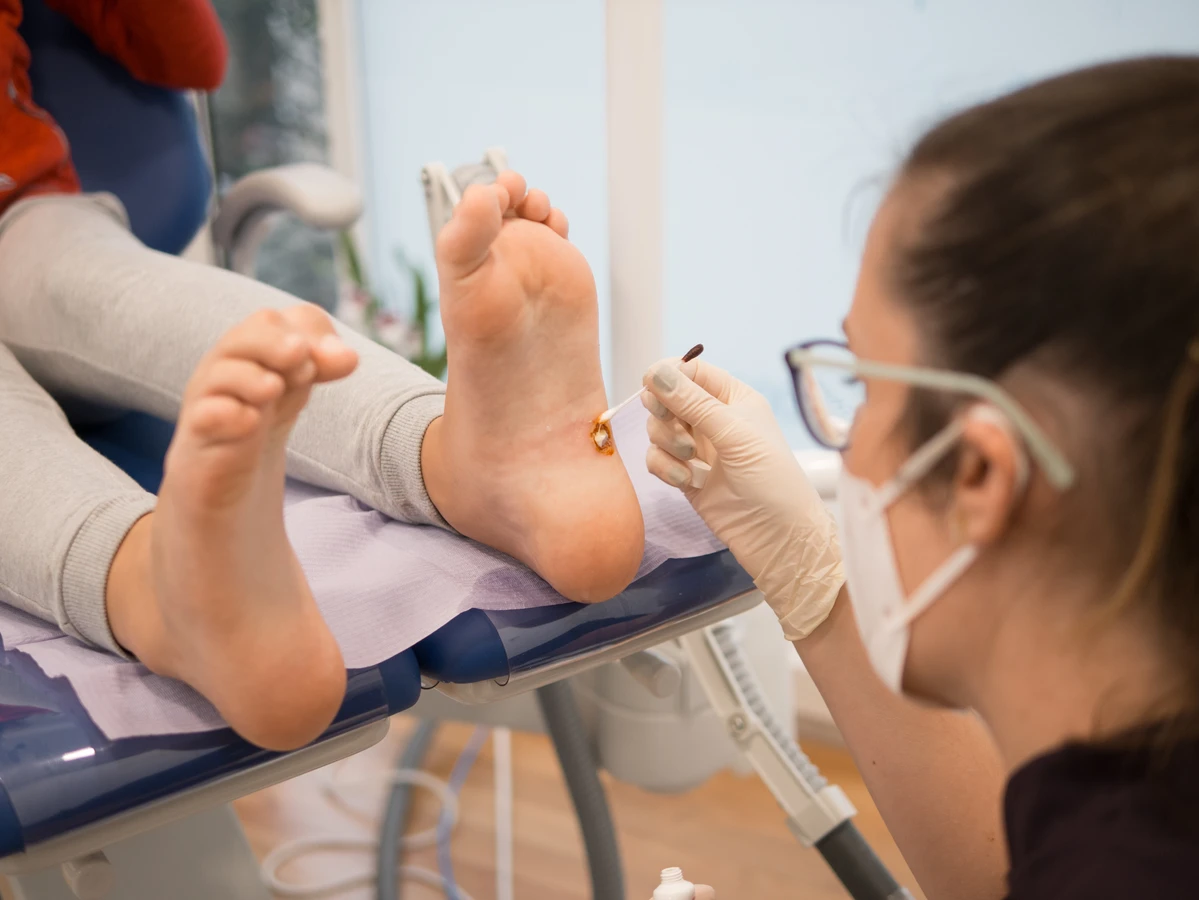
Krioterapia, czyli zamrażanie kurzajek, jest kolejną popularną metodą, często stosowaną w gabinetach lekarskich, ale dostępne są również domowe zestawy do samodzielnego wykonania zabiegu. Polega ona na aplikacji bardzo niskiej temperatury do tkanki kurzajki, co prowadzi do jej zniszczenia. Po zabiegu na skórze tworzy się pęcherz, a po jego zagojeniu kurzajka zazwyczaj odpada. Krioterapia może być bolesna i czasem wymaga powtórzenia zabiegu, zwłaszcza w przypadku uporczywych kurzajek. Istnieje ryzyko powstania blizn lub przebarwień, dlatego zabieg powinien być przeprowadzany ostrożnie.
W przypadku trudnych do usunięcia lub nawracających kurzajek lekarz może zaproponować bardziej zaawansowane metody. Należą do nich między innymi:
- Laseroterapia: Użycie lasera do precyzyjnego zniszczenia tkanki kurzajki. Jest to metoda skuteczna, ale może być kosztowna i wymaga specjalistycznego sprzętu.
- Elektrokoagulacja: Niszczenie tkanki kurzajki za pomocą prądu elektrycznego. Zabieg ten jest często stosowany do usuwania pojedynczych zmian.
- Leczenie farmakologiczne: W niektórych przypadkach lekarz może przepisać silniejsze leki, takie jak imikwimod, który stymuluje układ odpornościowy do walki z wirusem, lub preparaty zawierające pochodne retinoidów.
- Chirurgiczne wycięcie: W skrajnych przypadkach, gdy inne metody zawiodą, kurzajkę można usunąć chirurgicznie. Jest to zazwyczaj ostateczność, obarczona ryzykiem powstania blizn.
Wybór metody leczenia zależy od wielu czynników, a lekarz zawsze powinien być zaangażowany w proces decyzyjny, aby zapewnić pacjentowi najbezpieczniejsze i najskuteczniejsze rozwiązanie.
Profilaktyka i zapobieganie powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej odporności organizmu. Kluczową rolę odgrywa higiena osobista, zwłaszcza w miejscach publicznych o podwyższonym ryzyku zakażenia. Należy unikać chodzenia boso na basenach, w saunach, łaźniach, szatniach i pod prysznicami. Zawsze warto zakładać klapki lub inne obuwie ochronne. Po powrocie do domu należy dokładnie umyć stopy i dłonie, aby usunąć potencjalne drobnoustroje.
Ważne jest również, aby dbać o stan skóry, utrzymując ją nawilżoną i chronioną przed uszkodzeniami. Suche i popękane dłonie oraz stopy są bardziej podatne na wniknięcie wirusa. Regularne stosowanie kremów nawilżających, zwłaszcza po kąpieli lub kontakcie z wodą, może pomóc w utrzymaniu zdrowej bariery ochronnej skóry. Unikanie drapania się i leczenia wszelkich skaleczeń czy otarć na skórze jest również istotne. Jeśli na skórze pojawi się rana, należy ją jak najszybciej oczyścić i zabezpieczyć plastrem.
Wzmocnienie układu odpornościowego to kolejny filar profilaktyki. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które znacząco wpływają na siłę naszego systemu immunologicznego. Osoby z osłabioną odpornością powinny szczególnie dbać o te aspekty życia. Dodatkowo, warto unikać dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, które mogły mieć kontakt z czyjąś skórą. Pamiętajmy, że wirus HPV jest powszechny, ale świadome działania profilaktyczne mogą znacząco zmniejszyć ryzyko zakażenia i rozwoju nieestetycznych kurzajek.
Czy kurzajki mogą pojawić się ponownie po leczeniu
Niestety, odpowiedź brzmi tak, kurzajki mogą pojawić się ponownie nawet po skutecznym leczeniu. Dzieje się tak z kilku powodów. Po pierwsze, wirus HPV, który jest przyczyną kurzajek, może pozostawać w organizmie w stanie uśpienia przez długi czas. Nawet jeśli wszystkie widoczne zmiany zostały usunięte, wirus nadal może być obecny w naskórku lub w głębszych warstwach skóry, czekając na sprzyjające okoliczności do reaktywacji. Okoliczności te często wiążą się z ponownym osłabieniem układu odpornościowego, na przykład w wyniku infekcji, stresu, niedoboru witamin czy zmian hormonalnych.
Po drugie, ponowne zakażenie jest również możliwe. Nawet jeśli nasz organizm poradził sobie z pierwotną infekcją, jesteśmy nadal narażeni na kontakt z wirusem w środowisku zewnętrznym. Jak wspomniano wcześniej, wirus HPV jest bardzo powszechny i łatwo się przenosi, zwłaszcza w miejscach publicznych. Jeśli układ odpornościowy jest osłabiony lub jeśli doszło do ponownego kontaktu z wirusem o innej odmianie, nowe kurzajki mogą się pojawić. Dlatego też, nawet po wyleczeniu, ważne jest, aby nadal przestrzegać zasad profilaktyki i dbać o higienę.
Kluczowe dla zapobiegania nawrotom jest utrzymanie silnego układu odpornościowego. Zdrowy tryb życia, obejmujący odpowiednią dietę, regularną aktywność fizyczną i unikanie stresu, jest najlepszą strategią długoterminową. W przypadku osób, które często borykają się z nawracającymi kurzajkami, lekarz może rozważyć diagnostykę w kierunku przyczyn osłabienia odporności. W niektórych sytuacjach zalecane mogą być preparaty wzmacniające odporność lub terapie wspomagające, które pomogą organizmowi skuteczniej zwalczać wirusa HPV. Cierpliwość i konsekwencja w działaniu, zarówno podczas leczenia, jak i profilaktyki, są niezbędne w walce z tym uporczywym problemem skórnym.
Czym grozi nieleczenie kurzajek
Chociaż kurzajki same w sobie zazwyczaj nie stanowią poważnego zagrożenia dla zdrowia, ich ignorowanie i brak leczenia może prowadzić do szeregu nieprzyjemnych konsekwencji. Przede wszystkim, nieleczone kurzajki mogą się powiększać i namnażać, rozprzestrzeniając się na inne części ciała. Jest to szczególnie problematyczne w przypadku brodawek na stopach, gdzie mogą one utrudniać chodzenie, powodując ból i dyskomfort, a nawet prowadzić do zmian w sposobie poruszania się, co z kolei może skutkować problemami z kręgosłupem czy stawami. Nieleczone kurzajki mogą również stać się źródłem zakażenia dla innych osób.
Kolejnym ryzykiem związanym z brakiem leczenia jest możliwość wtórnych infekcji bakteryjnych. Jeśli kurzajka jest stale drażniona, na przykład przez ucisk buta lub podczas chodzenia, może dojść do jej uszkodzenia, a następnie zakażenia bakteryjnego. Objawia się to zaczerwienieniem, obrzękiem, nasileniem bólu i możliwością powstania ropnia. Takie infekcje wymagają już interwencji lekarskiej i leczenia antybiotykami, co jest znacznie bardziej uciążliwe niż samo usunięcie kurzajki.
Najpoważniejszym, choć rzadkim, ryzykiem związanym z nieleczonymi kurzajkami, szczególnie tymi wywołanymi przez niektóre typy wirusa HPV, jest możliwość ich transformacji w zmiany nowotworowe. Dotyczy to przede wszystkim brodawek zlokalizowanych w okolicy narządów płciowych, ale teoretycznie może dotyczyć również innych obszarów ciała. Wirusy HPV wysokiego ryzyka onkogennego mogą uszkadzać DNA komórek naskórka, prowadząc do ich niekontrolowanego podziału i rozwoju raka. Dlatego też, zwłaszcza w przypadku nietypowych, szybko rosnących lub zmieniających się kurzajek, konsultacja z lekarzem jest niezbędna, aby wykluczyć potencjalne zagrożenie.